Dental news

Wywiady
Dr Neha Dixit: Profilaktyka to klucz do skutecznego leczenia
Kiedy kończy się profilaktyka, a zaczyna leczenie? Czy można kategorycznie ...
Ortodoncja w praktyce
Zastosowanie śruby wachlarzowej do szybkiej ekspansji podniebienia w odcinku przednim – opis przypadku
Zwężenie górnego łuku zębowego jest jednym z najczęstszych problemów, jakie lekarz ortodonta napotyka w swojej praktyce. Nieprawidłowość ta nierzadko dotyczy jedynie przedniego odcinka szczęki, przy zachowanej prawidłowej szerokości w zakresie zęb...
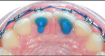
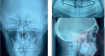
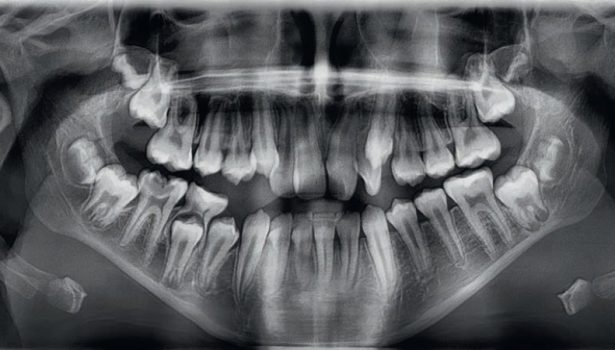
Łączne leczenie ortodontyczne i chirurgiczne ciężkiej wady zgryzu klasy III ze zgryzem krzyżowym przednim i tylnym
W niniejszej pracy kazuistycznej przedstawiono przypadek dorosłego pacjenta z ciężką szkieletową wadą zgryzu klasy III, z ewidentnym niedorozwojem szczęki i nadmiernie rozwiniętą żuchwą, co powodowało zgryz krzyżowy przedni i tylny, a także przesu...
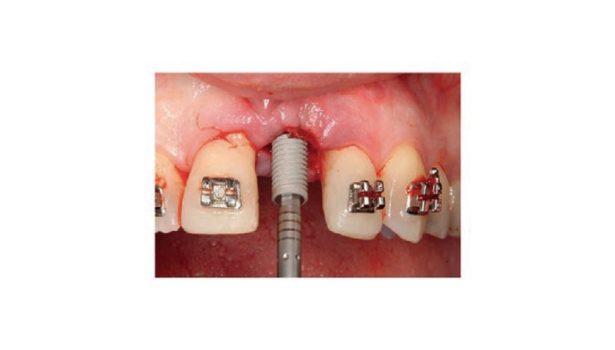
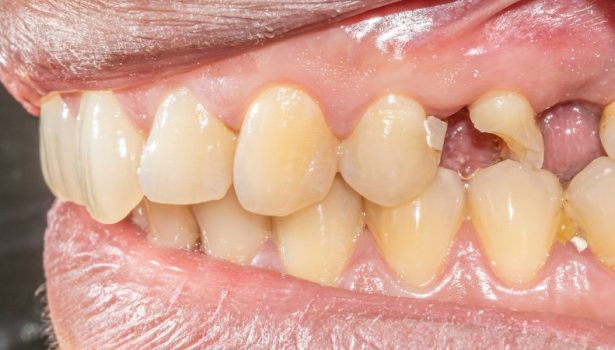
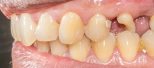
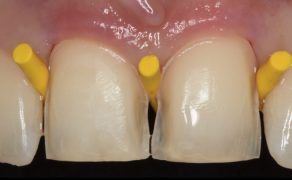
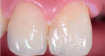
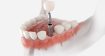
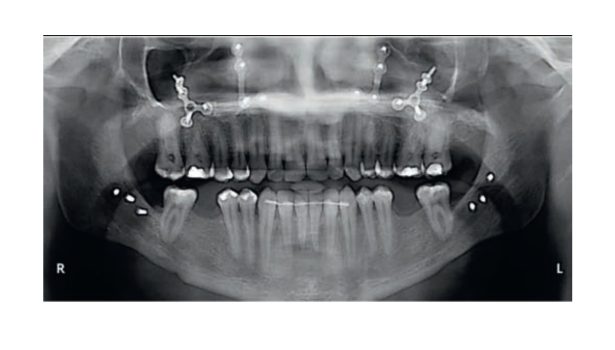
Optymalizacja estetyki szczęki w przypadku poważnie zniszczonego zęba z wykorzystaniem ruchu ortodontycznego i implantów zębowych
Celem niniejszej pracy jest przedstawienie leczenia urazowego uszkodzenia lewego centralnego zęba siecznego szczęki poprzez odbudowę wału dziąsłowego, przeprowadzenie ruchu ortodontycznego i wszczepienie implantu.